هاری یک بیماری کشنده، زئونوز و عصبی است که توسط یک ویروس غشادار گلوله شکل متعلق به جنس Lyssavirus به انسان و دام منتقل می شود. این ویروس در محیط شکننده است و به راحتی توسط انواع مواد ضد عفونی کننده ، صابون ، نور ماوراء بنفش و گرما غیرفعال می شود. در دمای 20 درجه این ویروس می تواند 3 تا 4 روز در لاشه زنده بماند.
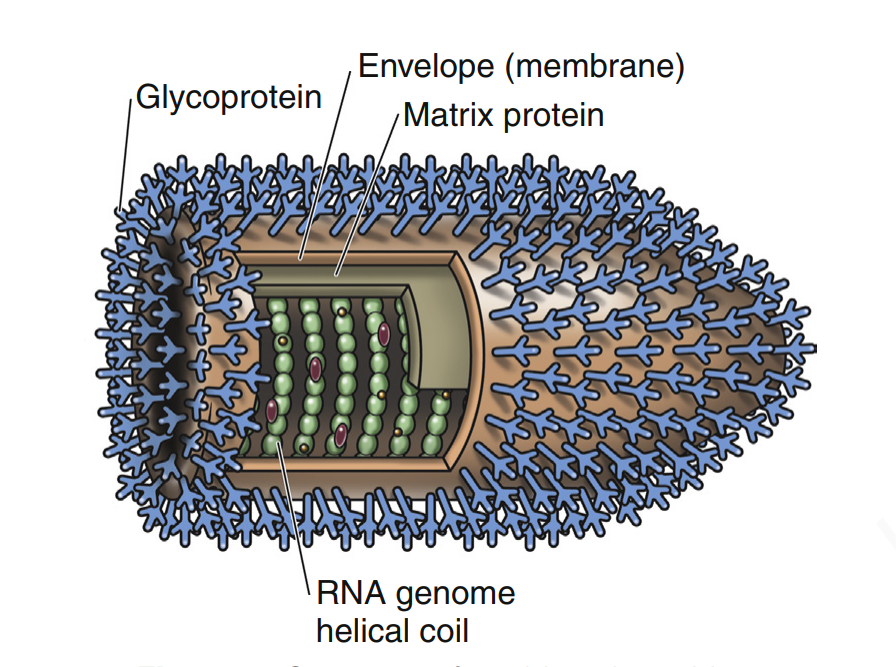 ویروس هاری
ویروس هاری
به گفته سازمان بهداشت جهانی سگ ها منبع اصلی مرگ و میر ناشی از هاری در انسان هستند و تا 99 درصد از کل انتقال هاری به انسان را شامل می شوند. در صورتی که انسان یا حیوانات توسط حیوان هار گزیده شوند می توانند این بیماری را منتقل کنند. هنگامی که علائم بالینی ظاهر می شود، هاری تقریباً 100٪ کشنده است.
شیوه انتقال
مهمترین : از طریق بزاق ، معمولاً از طریق گاز گرفتگی ، خراش یا تماس مستقیم با مخاط به افراد و حیوانات سرایت میکند.
دیگر روش ها (نادر) : پیوند اعضا در انسان ، انتقال از طریق مولکول های هوا و بخار تنفس حیوان هار ، گزش توسط خفاش ، مصرف گوشت و بافت آلوده به ویروس.
میزبان
همه حیوانات خونگرم مستعد ابتلا به هاری هستند، اگرچه سگ ها ، گوشتخواران وحشی و خفاش ها مخازن اصلی طبیعی آن محسوب می شوند.
مخزن اصلی : روباه ، کایوت ، شغال ، سگ ، گرگ ، راکون ، راسو ، خدنگ و گستره بسیار زیادی از خفاش ها.
میزبان اتفاقی : انسان ، گربه ، گوسپند ، گاو ، بز ، اسب و پریمات.
میزبان غیرمحتمل : برخی پرندگان به صورت آزمایشگاهی آلوده شدند اما علائمی نشان ندادند.
هاری در جوندگان نادر است، احتمالاً به این دلیل که همیشه توسط گوشتخواران وحشی در طبیعت پس از گاز گرفته شدن کشته می شوند.
حساسیت میزبان به عفونت
هر گزش حیوان هار منجر به آلودگی به ویروس هاری نمی شود و عفونت ممکن است همیشه به مرگ منتهی نشود، مگر اینکه علائم بالینی ظاهر شوند. در صورت عدم درمان ، تا 60% انسان هایی که توسط سگ هار روی سر یا گردن گاز گرفته می شوند ، دچار هاری می شوند در مقایسه با 40٪ از کسانی که از دست گاز گرفته شده و 10٪ از آنهایی که روی تنه یا پا گاز گرفته شده اند.
عوامل موثر بر نتیجه پس از گاز گرفته شدن توسط حیوان هار :
1- نزدیکی محل گزش به CNS (مغز و نخاع)
2- درجه عصب دهی محل گزش
3- سن میزبان (هرچه جوان تر مستعدتر)
4- مقدار ویروس وارد شده به بدن
5- نوع ویروس هاری درگیر
بیماری زایی
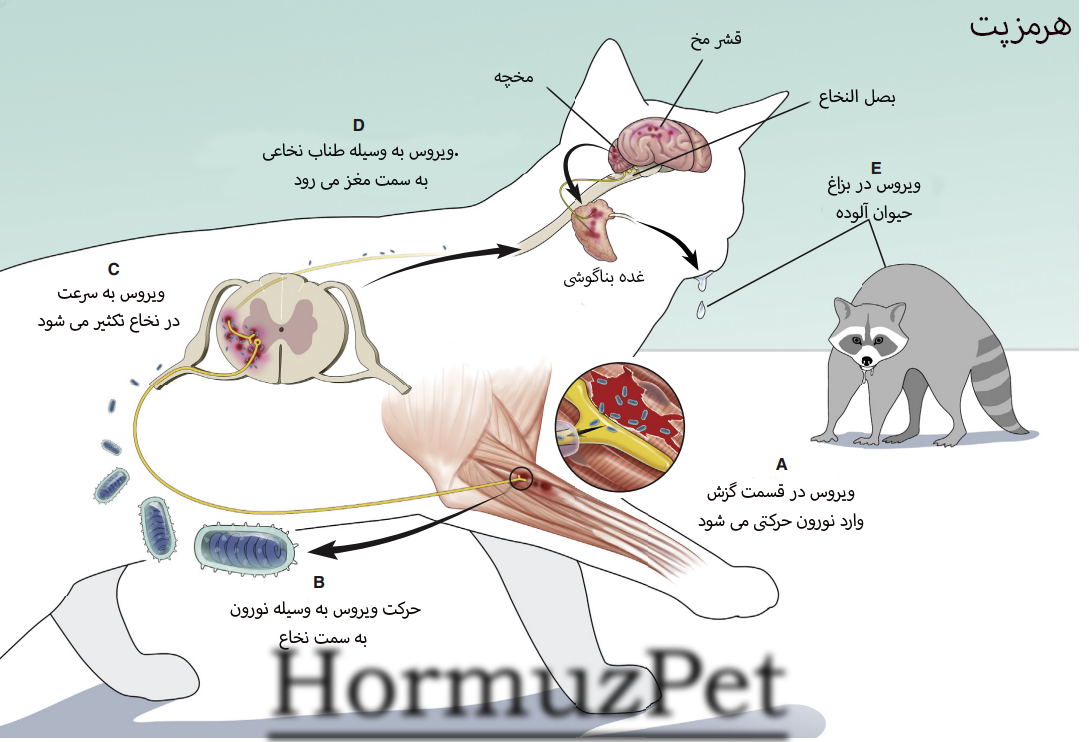
این بیماری به این صورت است که ویروس علاقه به سلول های عصبی دارد. ویروس ابتدا در سلول های عضلانی محل گزش تکثیر شده ( تا چندین ماه ) و سپس وارد سلول عصبی می شود ، از راه سیستم عصبی محیطی خودش را کم کم به CNS یعنی نخاع می رساند ، در آنجا تکثیر شده و بعد از آن در نهایت به مغز می رسد. بعد از تکثیر در مغز و ایجاد آسیب ، از راه سیستم عصبی به بافت های مختلف مثل قلب ، ماهیچه اسکلتی ، چشم ، کلیه ، پانکراس ، اعصاب نزدیک به فولیکول مو و از همه مهمتر غدد بزاقی حمله می کند. تولید ویروس های جدید عمدتاً در غدد بزاقی ، منجر به دفع ویروسی شده که می تواند به حیوانات دیگر منتقل شود.
علائم
بیشتر سگ ها و گربه ها 1 تا 2 ماه پس از قرار گرفتن در معرض ویروس دچار بیماری می شوند. به طور کلی، هر چه محل گزش به CNS نزدیکتر باشد، دوره نفهتگی کوتاه تر است. 90% انسان ها در عرض 6 ماه پس از قرار گرفتن در معرض ویروس دچار بیماری می شوند، دوره های نهفتگی 6 سال یا بیشتر گزارش شده است.
تظاهرات بالینی ویروس هاری به دو شکل تحریک کننده ("خشمگین") و فلج کننده ("گنگ") تقسیم می شود.
فاز خشمگین : تقریباً در دو سوم گربهها و سگها رخ می دهد و 0 تا 7 روز طول میکشد. علائم بالینی ناشی از درگیری پیشمغز شامل تحریکپذیری ، اضطراب یا هیجان بالا، حساس به لمس ، ترشح بیش از حد بزاق، صداسازی ، رومینگ و پرخاشگری. حیوانات مبتلا ممکن است تلاش کنند اشیاء خارجی را بخورند که ممکن است دچار انسداد دستگاه گوارش شوند همچنین ممکن است به اجسام متحرک محیط اطرافشان حمله کنند.
فاز فلج کننده : 1 تا 10 روز پس از شروع علائم بالینی ایجاد و با فلج شل مشخص می شود که صعودی است و اغلب در ابتدا اندام گاز گرفته را درگیر می کند. فلجی حنجره ممکن است منجر به تغییر در صدا (پاس سگ یا میو گربه) شود.ترشح بیش از حد بزاق ناشی از فلجی عضلات حلق است و "افتادگی فک" می تواند در نتیجه فلجی ماهیچه جونده رخ دهد به خصوص در سگ ها که ممکن است به نظر صاحبان آنها در حال خفگی باشند.

اگر حیوان یوتانایز نشود، معمولاً مدتی بعد از علائم بالینی کما و مرگ رخ می دهد.
درمان
مرگ فوری حیوان هار و آزمایش سگ ها و گربه های مشکوک به هاری.
افرادی که با حیوان مشکوک به هاری مواجه شده اند به سه دسته تقسیم می شوند:
در صورت گاز گرفته شدن توسط یک حیوان وحشی یا سگ خیابانی به سرعت به درمانگاه مراجعه کنید.
• دسته اول افرادی هستند که در مواجهه با حیوان هار فقط آن را لمس کرده و پوست سالم و بدون زخم توسط حیوان مشکوک لیسیده شده.
اقدام :فقط محل لیسیدن با آب و صابون به مدت 15 دقیقه شست و شو شود.
• دسته دوم با حیوان هار در تماس بوده و حیوان آن ها را گاز گرفته یا خراش کوچکی روی دست یا پا انداخته اما خونریزی در محل زخم وجود ندارد.
اقدام : در این مورد باید زخم را با بتادین و الکل %70 ضدعفونی کرده و به مراکز بهداشتی جهت تزریق واکسن مراجعه کنند.
• دسته سوم مورد خراش و گزش عمیق توسط حیوان قرار گرفتند یا اینکه دستشان زخم بوده ، حیوان هار آن را لیس زده یا چشم ، دهن و بینی آن ها را به بزاقش آلوده کرده و یا جراحت در سر و صورت و دست ایجاد کرده.
اقدام : در این حالت محل گزیدگی باید به مدت 15 دقیقه با آب و صابون شسته شود ، با بتادین و الکل ضدعفونی کرده و به مراکز بهداشتی جهت تزریق واکسن و ایمنوگلوبولین ضد هاری مراجعه کنند.
پیشگیری
کنترل سگ ها و گربه های خیابانی و حیوانات وحشی. برنامه های واکسیناسیون نیز به پیشگیری از این بیماری کمک می کند. عقیم کردن سگ ها و گربه های خانگی به ویژه نرها به کاهش درگیری و انتقال آلودگی بین آن ها منجر می شود. کنترل سگ و گربه خانگی و جلوگیری از پرسه زدن به تنهایی در خارج از محیط خانه.
سپاس از همراهی
دکتر عرفان ترکمانی


دیدگاه خود را بنویسید